
この科目は出題数が26問と他科目と比べて圧倒的に多いです。次点で社会の理解やこころとからだのしくみが12問です。学習コストも他科目と同じくらいなので、費用対効果は最も高い科目といえます。
生活支援と介護予防
介護福祉職は、介護予防により一人ひとりの生きがいや自己実現のための取り組みを総合的に支援し、生活の質(QOL)の向上を目指します。
介護予防では、脳血管疾患などの要因となっている生活習慣病の予防と、病気やケガによる安静を含む不活発さ、ずっと座って一日TVを観てるとか、ずっと横になって寝てるとか、そういう生活によって、全身または身体の局所に生じる機能の低下および精神的な機能の低下いわゆる 廃用症候群の予防が重要です。廃用症候群が生じると、身体機能のみならず、生活機能も徐々に低下します。
主な廃用症候群
起立性低血圧
自律神経障害の1つで、血管のコントロールが低下するため、からだを起こすと、下肢や腹腔臓器に血液が下りて貯留し、脳にいく血液が不足して血圧が低下することです。血圧が低下する結果、寝た姿勢から急に座ったり、立ったりすると、めまいや頭重感、ひどいときには吐き気などを起こします。
関節拘縮
関節を構成する靭帯、筋肉、皮膚などが萎縮したり、柔軟性が失われたりすることなどにより、関節が硬くなる状態です。そのため、関節の動きも制限されます。。
筋委縮
筋繊維が細くなる状態で、筋力の低下がみられます。
骨粗鬆症
臥床が続くと、骨に対し重力による機械的刺激が減少し、その結果、骨が弱くなり、折れやすくなる状態をいいます。
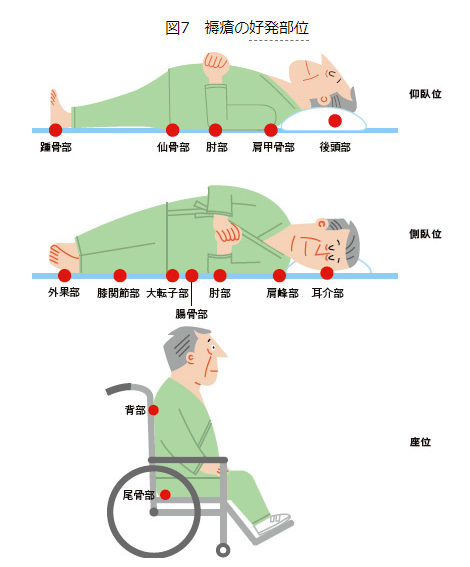
褥瘡
過度の持続的圧迫により、その部分の組織が壊死を起こす状態です。特に、褥瘡になりやすいところは骨の突出部です。褥瘡は、まず皮膚に発赤が起こり、さらに疼痛、壊死、潰瘍と進行します。皮膚の湿潤(ぬれて乾燥していない)、低栄養なども要因になります。高齢者は治りにくいので、褥瘡をつくらないように注意深い観察と介護が必要です。
https://www.almediaweb.jp/pressureulcer/maruwakari/part1/03.html
●仰臥位で最も褥瘡ができやすい部位
⇒仙骨部
●側臥位で最も褥瘡ができやすい部位
⇒大転子部
●日本褥瘡学会が行った2013年の実態調査では、一般病院、療養型病床ともに褥瘡発生部位で最も多いのは仙骨部でした。
褥瘡の予防方法は以下のようなものがあります。
- 体位変換をする。
- 寝衣、寝具の湿潤を避ける。
例えば、指に絆創膏を貼付したままで長時間入浴すると、絆創膏を剥がしたときに皮膚が白く変化するのを見たことがないでしょうか。この状態をいわゆる「ふやけ」といいますが、専門的には「浸軟(しんなん)」と表現します。この状態の皮膚はダメージを受けやすいため、パッドやおむつを利用している方は特に注意する必要があります。 - 身体および寝衣、寝具の清潔を保つ。
- シーツ、寝衣のしわをつくらないようにする。
ただし、シーツのしわをつくらないようにと、伸縮性のないシーツをピーンと張りすぎると、沈み込みが浅くなり、接触面積が狭くなるので、骨の突出部の圧力が上昇します。これを「ハンモック現象」と呼んでいます。なので、シーツはしわを作らず適度にゆるくし、ピーンと張らないようにセットするようにします。 - タンパク質やビタミンの多い食事をとり栄養状態を保持する。
- エアマットなどの体圧を分散する寝具を利用する。
褥瘡に対して介護職が出来る処置は、洗浄、ガーゼ交換などです。消毒や治療のための薬の塗布は、基本的に医師や看護師が行います。
沈下性肺炎
仰臥位の姿勢が続くと、重力によって細気管支のより低い部分に粘液が溜まり、気管支線毛の浄化機能が損傷され、細菌感染の土壌となりやすくなります。

気管支線毛というのは、気管支にあるホウキのようなイメージです。肺に入った細菌やウイルスを掃き出してくれます。タバコを吸った後に痰が出やすくなるのも、有害な物質を吐き出そうとする線毛の働きです。
深部静脈血栓症
筋力が低下し、更に筋肉を動かさないでいると、血管周囲の筋肉の収縮によるポンプ作用が弱くなるので、静脈の流れが悪くなり、血管内に血液が貯留します。こうなると、血管周囲に水分が染み出してしまうため、足にむくみが出たり、血液が固まりやすくなります。
この血液の固まり(血栓)が出来た状態が 深部静脈血栓症です。手足の静脈に血栓ができるのが「深部静脈血栓症」で、できた血栓が血管の中を流れていき、肺の動脈に詰まる病気が肺塞栓症です。「深部静脈血栓症」と「肺塞栓症」は連続した病気なので、合わせて 静脈血栓塞栓症と呼ばれています。
適度な歩行や足の運動などで、下肢の血流のうっ滞を防ぎ、血液の流れを促すことが予防につながります。なるべく早く離床することや寝たままでも足首や足の指を動かすなどの運動をすることが大切です。また、血液が濃くなると、固まりやすくなるので、適度な水分補給も重要です。
知的・心理的障害
長期臥床により、身体的にも精神的にもあまり刺激がない状態が続くと、知的能力の低下や依存症のほか、興味・自発性の低下、食欲低下、睡眠障害、感情・行動異常などが起こってきます。
安全で心地よい生活環境をつくるための生活支援技術
心地よい室内気候
室内気候は、室内の温度・湿度・気流のことです。一般的に高齢者に適した室内気候は、次のような感じです。
- 室温は、24℃±2℃
- 湿度は40~60%
- 気流は秒速0.5m以下
- 冷房は外気温との差を5~7℃以内にする。
上記の室内気候の数字は、そんなに厳密なものではないので、ぼんやりそんくらいかと覚えておく程度で大丈夫です。
適度な照明
加齢の影響により、全体の明るさは若い人よりも暗く見えるようになり、照明の光源など輝度の高い物はよりまぶしく見えるようになります。そのため、スタンドやブラケット灯などの間接照明を利用することにより、光源が直接目に入らず不快感を軽減できます。
歩行バランスが悪い方などの居室は、夜間のトイレ移動などを考えて、事故防止等の安全確保をする上で、足元の照明は重要になります。
安全な浴室
浴室の扉は 引き戸にするのがベストです。浴室のドアの前で倒れて動けない場合などに、内開きのドアでは開けられなくなるからです。浴槽をまたぎやすくする場合の浴槽の高さは 40㎝程度の膝くらいの高さ、浴槽の深さは 55㎝程度が適当とされています。また、脱衣室や浴室の床、浴槽の底には滑り止めマットなどを敷きます。
安心できるトイレ
安心できるトイレにするには、次のようなポイントがあります。
- 高齢者は夜間にトイレに行く回数が増えるのでトイレは、寝室に近い場所が望ましいです。
- トイレのドアは 引き戸や外開きなどが望ましいです。内開きのドアは、緊急時の対応などに問題があるので避けます。
- トイレまで安全に移動できるように手すり等を取付けます。
- トイレに鍵を付ける場合は、外からも開くものにします。
- 介助が必要な場合は、洋式便器の 側方および前方に幅50㎝以上の介助スペースを確保します。
- トイレ内で車いすを使う場合は、車いすが回転できて、 介護者が一緒に入ることができるスペースを確保し、便座の高さを車いすとなるべく同じにします。また麻痺がある場合は、麻痺側がどちらなのか、どのような動作ができるのかを考慮して、手すりなどを付けます。
- L字型手すりは、便座への移乗や立ち上がり、便座に座った位置やバランスに合わせて、洋式便器の先端よりも 前方に取り付けます。手すりの直径は 3㎝程度が適切とされています。
- 就寝時は、トイレの照明は 寝室よりも明るくします。これは転倒防止やトイレ内での動作を安全に行えるようにするためです。
階段の手すり
階段に手すりを設置する場合、両側に設置することが望ましいが、片側のみの場合は下りる際の利き手側に設置します。

階段は下りる時の方が大きな事故につながりやすいので。
車いすを使用するための廊下幅
車いすを使用するためには、廊下や通路の幅は最低85cmは必要です。施設など複数の利用者が生活する場合は、すれ違いがスムーズに行えるように180cmの廊下幅が必要となります。出入口の扉は、車いす使用者にとっては、外開き扉よりも引き戸がよい。
整容に関する生活支援技術
整容は、身だしなみを整えることをいい、具体的には、洗顔、口腔ケア、爪の手入れなどです。
支援する際には、利用者の生活習慣や希望をよく知り、できないところを介助します。
うちの施設には朝食前に、15分くらいずっと歯磨きする方がいます。
一般的に歯磨きは食後に行うものですが、話しを聞いてみたところ、食事の前に口の中をきれいにしておかないと気持ちが悪いとおしゃってました。このような本人の生活習慣や希望はなるべく尊重するようにします。
髭剃り介助の技術
電気かみそりによるひげ剃りの介助は、皮膚を伸ばし、直角に電気かみそりを軽く当て、ゆっくりとひげの流れに逆らって滑らせるように剃ります。
爪切り介助の技術
爪は、足より手のほうが早く伸びます。まめに手入れをしないと、巻き爪など変形の原因となります。
巻き爪になると、痛みなどが生じて、歩行の障害となったり、皮膚や衣服を傷つけたりします。
また、身だしなみや清潔感を保つためにも爪切りは重要です。
ポイントは以下のようなものがあります。
- 高齢者の場合、爪がもろくて割れやすいため、力を入れすぎたり大きく切ろうとしたりせず、少しずつ切るようにします。
- 巻き爪にならないように両側の爪の角の部分が指の皮膚よりも短くならないようにします。
- 爪を丸く切ったり深爪をすると巻き爪の原因になります。
- 爪の長さは、指に垂直に物を当てた時に爪が当たるか当たらないかくらいが適当です。
- 爪やすりは「ささくれ」にならないように、外側から爪中央へ向けて一方向で行います。
- 爪は水分に浸すと柔らかくなるので、入浴後や蒸しタオルなどを当てた後に行うと安全です。
- 爪切りは、爪そのものに異常がなく、爪の周囲の皮膚にも炎症や化膿がなく、かつ糖尿病などの疾患に伴う専門的な管理が必要でない場合に限り、原則として医行為ではないとされ、医療職でなくても爪切りややすりがけをすることができます。
爪や指の異常
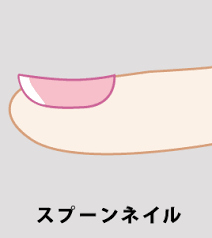
さじ状爪(スプーン爪)
爪先や爪の両側が上向きに反り返った状態の爪を言います。
さじ状爪は、健康なピンクの爪よりも少し厚みが出たり、茶色や灰色に変色する場合があります。爪が反り返りますが、痛みやかゆみはありません。
さじ状爪になりやすいのは、シューズやグローブを使用せず、素手や素足で指の腹から強い力が長期的に加わってる方です。例えば、マッサージ師やアスリートなどです。
また、鉄分不足で爪が弱くなると言われており、めまいや顔面蒼白などがある鉄欠乏性貧血の方は、爪甲が正常の場合に比べて弱いため、さじ状爪にになりやすい傾向があります。
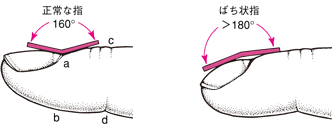
ばち指
出典 つねぴーblog
ばち指とは、名前の通り、手の指が太鼓のばちのように変形した状態のことをいいます。指の第一関節と爪先の角度は、正常な場合、160°程度です。なんらかの原因で、その角度が180°を超えている状態をばち指といいます。
ばち指が起きるメカニズムは十分に明らかにはなっていませんが、肺がんなどの呼吸器疾患のある人によくみられます。また、頻度は下がりますが、先天性心疾患、うっ血性心不全などの心疾患のある人や、肝硬変、クローン病などの消化器系疾患のある人にもみられます。
爪白癬
カビの一種である白癬菌が足の皮膚から爪の中に侵入し、爪の下の角質が厚くなったりして、爪が濁って見えるようになり、次第に爪も分厚くなってきます。

白癬爪は介護の仕事をしてる方なら、目にすることは多いですね。
口腔ケア介助の技術
口腔ケアの主な目的及び効果
- 虫歯、歯周病、口腔粘膜疾患等を予防する。
- 口腔内の細菌繁殖を予防し、全身的な感染症(誤嚥性肺炎など)の予防する。
- 口臭を予防する。
- 唾液の分泌を促進し、口腔内の自浄作用を促し、口腔内の乾燥を予防する。
- 正常な味覚を保ち、食欲を増進させる 。
介助による口腔ケアのポイント
- 口腔ケアでは誤嚥に注意し、安全を確保することが重要です。
- 義歯には全部床義歯(ぜんぶしょうぎし)(いわゆる総入れ歯)と部分床義歯(部分入れ歯)があり、全部床義歯は基本的には上から装着し、下からはずします。ただし、反対から入れたり外したりする方がしやすい場合は、そのように出し入れしてもしても問題ありません。どちらかというと上から装着して、下からはずした方が義歯がぶつかりにくいという程度の理由です。
- 口腔ケアにおける体位は自立度に合わせて、立位>座位>半座位(ファーラ―位)>側臥位のうち、可能なもので行います。誤嚥を防止するため、仰臥位では行いません。
※ファーラー位:ベッドに寝た状態(仰臥位)から、上半身を45度程度起こした姿勢 - 歯や軟組織を傷つけないように、植毛部の大きさは小さく、毛の硬さは柔らかめのものを選ぶ。
利用者の状態・状況に応じた身支度の生活支援技術
片麻痺のある利用者の更衣
片麻痺のある利用者の場合は、利用者ができる部分とできない部分を見極めて、できない部分を援助します。
更衣介助は、麻痺の部位と程度、可動域、残存能力等を確認し、たとえ認知症の症状などがあっても、可能な限り自力で行うように促します。
拘縮がある場合、着替えの前に少し関節を動かしておくとよいです。基本は健側から脱がせ、患側から着せる(脱健着患)。例えば、ズボンをはくときは、まず患側の脚を通し、次に健側の脚を通します。
片麻痺のある利用者が着脱しやすい衣服のポイントは、
- 前開きの上衣
- ボタンなどの留め具の大きな衣服
- 伸縮性のあるもの
などです。
片麻痺のある利用者の口腔ケア
片麻痺のある利用者の場合は、麻痺側は食物残渣が停滞してしまい、健側に比べて口腔清掃が適切に行えていないことがあります。
片麻痺のある利用者には麻痺側を意識してもらう支援が重要となります。麻痺側を意識してもらうには、鏡を見ながら行ってもらうとよいです。また、残存能力を最大限活かすように、持ちやすい歯ブラシの工夫や利き手交換の訓練をするなど、口腔ケアの自立を促していくことも大切です。
経管栄養の利用者の口腔ケア
経管栄養の利用者は、口腔機能が全般的に低下している場合が多く、口腔内の自浄作用の低下や口腔内の乾燥、口腔粘膜の脆弱化等を招きやすくなり、口臭も発生しやすい傾向にあります。また、刺激による嘔吐などを避けるために、栄養注入直後の口腔ケアは避けるようにします。
口腔ケアを行う際は、誤嚥しないよう姿勢を考慮し、声をかけながら全身の状態を観察します。また、経鼻経管栄養チューブを固定しているテープがはがれやすくなっていたり、抜け出ていたり、口の中でとぐろを巻いているなどの場合は、早急に医療職に報告する必要があります。
移動に関する生活支援技術

まず、移動に関連するものとして、体位や関節の動き、麻痺の種類などについて説明しておきます。
体位の基礎
仰臥位
仰向けに寝ている体位です。最も基底面積が大きく安定し、筋の緊張も少ない体位です。
側臥位
左右どちらかを下にして横向きに寝ている体位です。下側の手がからだの下にならないように介助することが大切です。特に片麻痺がある場合、患側を下にするのはNGです。

麻痺側が下側になると、無理な体勢になっていても痛みなどで気づけない場合があるためです。
端坐位
背中をもたれずにベッドやいすに座った体位です。床に足裏全体がついてることが大切です。
起座位
背を約90度に起こし、オーバーテーブルや机などの上にクッションや枕を置き、それを抱えてうつぶせにする体位です。横隔膜を下げ呼吸面積を広げることになるので、心疾患の人には安楽な姿勢であり、喘息発作では呼吸がしやすくなります。
ファーラー位
ベッドに寝た状態(仰臥位)から、上半身を45度程度起こした姿勢のことです。半座位ともいいます。
良肢位
関節がその角度のまま動かなくなっても日常生活動作に及ぼす影響が最も少ない肢位であり、多くの人にとって基準となる角度が定められています。生活様式・職業などによって良肢位は変化させて考えます。一般的には肩関節は外転10~30度、肘関節は屈曲90度、膝関節は屈曲10~20度、足関節は背屈・底屈0度とされています。
移動・移乗に関する関節可動の基礎
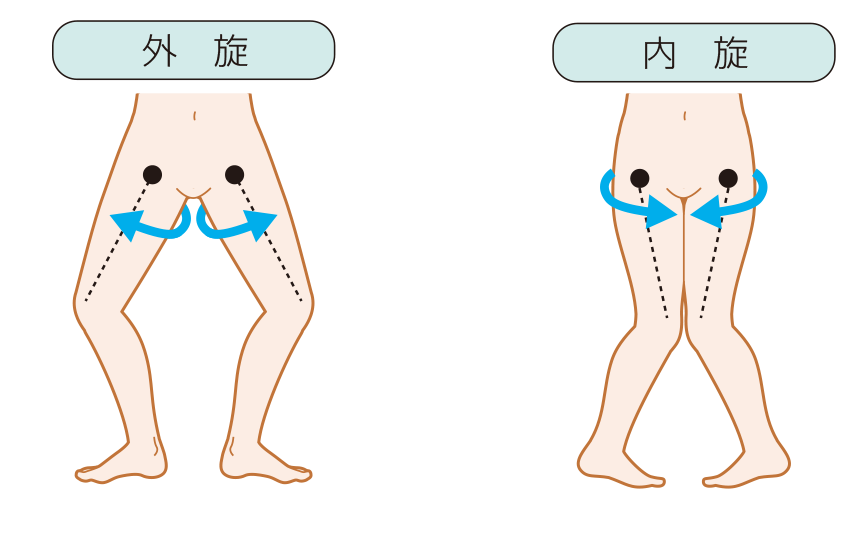
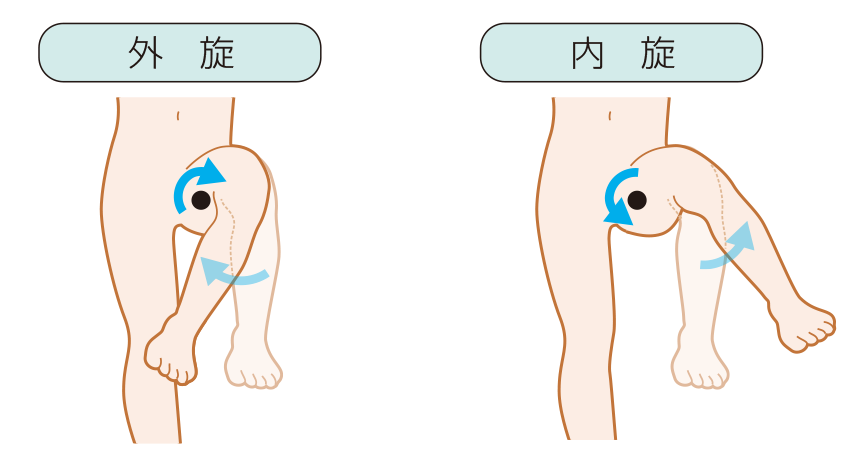
外転・内転・外旋・内旋
関節の動きを説明するときに使われる用語で、しっかり理解しておく必要があります。
太ももが「外」に向くようにねじれば外旋、「内」に向くようにねじれば内旋です。
出典 https://www.medicmedia-kango.com/2019/01/16935/
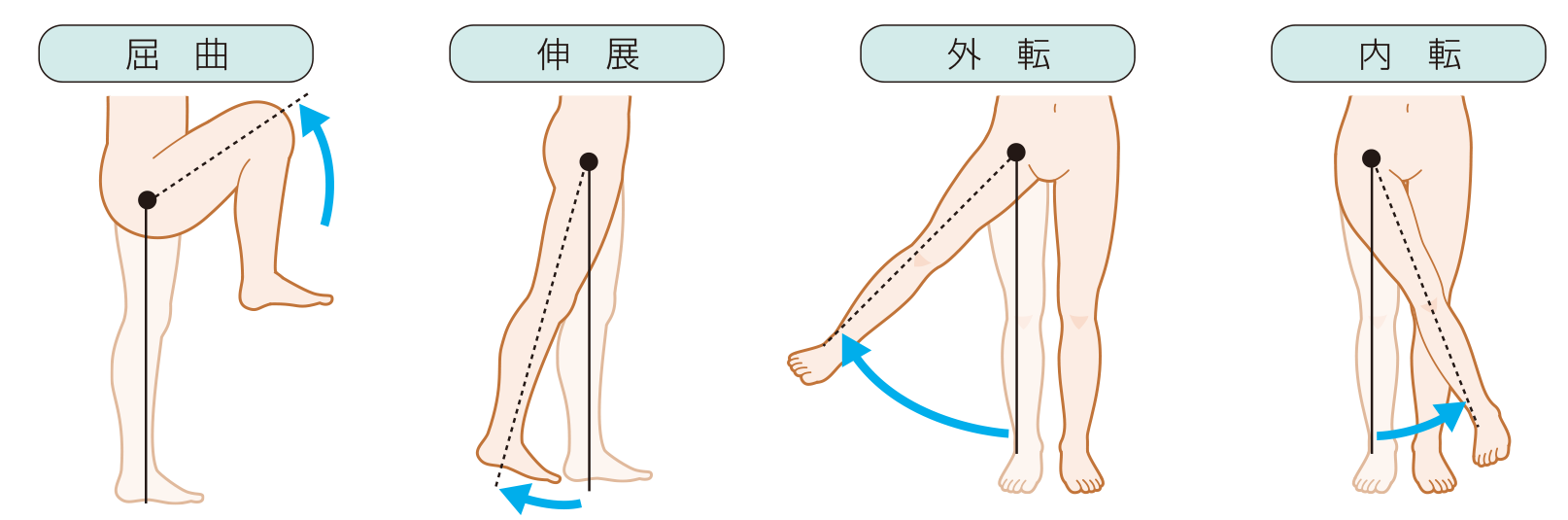
屈曲、伸展は、その名の通り股関節を「曲げる」「伸ばす」動きです。
外転は、股関節を起点に脚を「外」に開く運動を、内転はその逆で、脚を「内」に閉じる運動を指します。
出典 https://www.medicmedia-kango.com/2019/01/16935/
麻痺の分類
体の麻痺も移動・移乗と関連するので、まとめておきます。
- 四肢麻痺
両側上下肢の麻痺、大脳、脳幹、頚髄などの障害によって起こります。体幹筋も麻痺するために座位保持も困難で、ほとんどの動作に介助が必要となります。 - 対麻痺
両側下肢の麻痺で、脊髄損傷によるものが多いです。両側上肢は健全なので動作のほとんどを上肢で行います。 - 片麻痺
片側上下肢の麻痺で、脳卒中、頭部外傷、脳腫瘍などによって片側の大脳や、脳幹、脊髄などに損傷を受けたときにみられます。ほとんどの動作は自立していますが、重度の場合には、バランスの保持能力が低下し、介助を要することがあります。 - 単麻痺
四肢のうち一肢だけが麻痺している状態で、多くは末梢神経の損傷が原因です。基本的に動作は自立しているために、介助はほとんど必要としません。 - 球麻痺(きゅうまひ)
脊髄の上部に位置する延髄とよばれる部位が障害を受けることにより引き起こされる麻痺のことで、舌やのどの筋肉の力が弱まり、言葉を発しにくくなる、食物を飲み込みにくくなるなどの症状が現れます。
片麻痺がある場合の端坐位から立位になる時のポイント
- 利用者は浅く腰かけて、両足を後ろに引いて膝を曲げる。
- 介護者は利用者の患側に立って、自分の足を利用者の足のすぐ横に置いたり、手を患側の膝に当てて、患側の膝折れなどに注意します。
- 利用者の頭を前傾させて低くし、重心を移動させます。
- 股関節、膝関節を徐々に伸ばし、顔を上げながら立ち上がる。
杖に関する基礎知識と、歩行の動作や介助のポイント
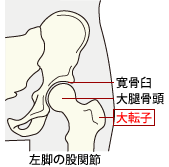
杖の長さは使用者の大転子と床までの長さ、または腕を真横に振り下ろしたときの、手の“くるぶし”の位置に持ち手が来る長さが適切です。
出典 https://kansetsu-life.com/comm_dict_pro/result.html?l=%E5%A4%A7%E8%BB%A2%E5%AD%90
杖先ゴムは、杖が滑るのを防ぐ大切な役目をしています。杖先ゴムの減り具合にも注意を払う必要があります。
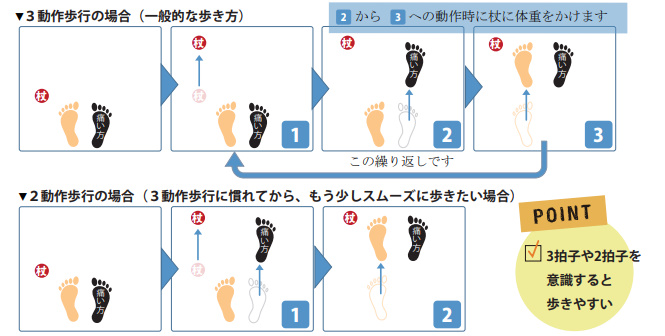
杖歩行の動作と介助のポイント
- 健側の手に杖を持ち、足の外側に杖を出す。
- 患側の足を出す。
- 健側の足を出す。このとき筋力のある方の足が浮くので、しっかり体重をかけられる杖の位置が重要です。
出典 医療法人社団めぐみ会
階段を降りる場合も動作は同様で、
- 健側の杖を階段の一段下へおろす。
杖の位置は体重をしっかりとかけられる位置に - 健側の足で踏ん張り、患側の足をおろす。
- 杖に体重をかけながら、健側の足をおろす。
階段を上る場合は逆で、
- 健側の杖を一段上につく。
- 健側の足を一段上へ。
- 患側の足を一段上へ。
健側に力をいれて、患側を持ち上げるような感じです。
介助位置は、
- 歩行時⇒患側後方
- 階段を上る時⇒患側の後方
- 階段を下りる時⇒患側の前方
ただし、歩行時でも前のめりに倒れやすいなど個人的、環境的な特徴がある場合は前方で支援する場合もあります。
まとめると基本は”杖ー患側ー健側”ですが、階段を上る場合は”杖ー健側ー患側”となります。
歩行を補助する福祉用具
手すり
「一人で歩行できるが、安定性に欠ける、疲れやすい」などの状況で利用します。支持性が高く、転倒予防に効果があります。床から80cm程度に設置て、直径は3㎝程度が適切とされています。
シルバーカー(歩行車)
歩行バランスの不安定な高齢者に適しています。歩行の補助以外にも、荷物を運搬できたり、座って休憩できる機能もあります。
歩行器
杖に比べ、支持性・安定性が高い。フレームを左右交互に動かす交互式歩行器と、歩行器自体を持ち上げて動かす固定式歩行器があります。
T字杖
最もよく使われています。比較的少ない支持で歩行が可能な場合に使用します。
ロフストランドクラッチ(前腕固定杖)
前腕固定杖ともいい、杖上方の前腕支えと握りの2か所で支持することで安定性がよくなり、上肢の力を有効に使うことができるため、 握力の弱い人などに適しています。適切な握りの位置は、T字杖の握りの部分と同様で、 大転子部の高さが正しい握りの高さです。
プラットホームクラッチ(前腕支持型杖)
出典 http://www.fukunavi.or.jp/fukunavi/kiki/tsue/tsue_03.html
前腕支持型杖ともよばれ、腕で体重を支えるため、リウマチや手の指・手の関節に強い負荷をかけられない場合や、肘が自由に伸ばせないような関節炎患者などに有効な杖です。リウマチ杖などとも呼ばれたりします。
多点杖・ウォーカーケイン
多点杖やウォーカーケインは、支持面積が広く、手を放しても杖自体が立っているので、立位や歩行時のバランスが悪い場合に用いられます。
白杖
視覚障害者の歩行補助具としてよく使われるもので、障害物を確認しながら歩行するために使います。
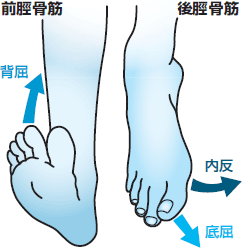
短下肢装具
下腿部より足部までの装具で、足関節の動きを制御するためのものです。
適応例としては、脳卒中による片麻痺や腓骨神経麻痺(※)などによって足首以下が下に垂れていて、足を踏み出す時につま先でつまずく下垂足や、足をつこうとするときに、つま先が固くなり、内側へ向いて、踵が床にしっかりと着かない内反尖足などに使用します。
出典 https://www.igaku-shoin.co.jp/paperDetail.do?id=PA03060_03
※尖足:足関節が底屈、拘縮して背屈できなくなった状態です。アキレス腱などの拘縮によって足関節が底屈位に変形する状態 (爪先で立つように足首が伸びた状態)
※腓骨神経:腓骨神経のはたらきは、足首や足指を持ち上げ(背屈)、下腿外側の皮膚感覚を支配する神経です。
短下肢装具を装着する場合は、膝を曲げ、ふくらはぎの筋をリラックスさせてから行うと、足が尖足位にならず装着しやすくなります。具体的には、いすに座り膝を曲げて装着するとよいです。
移乗に使われる福祉用具
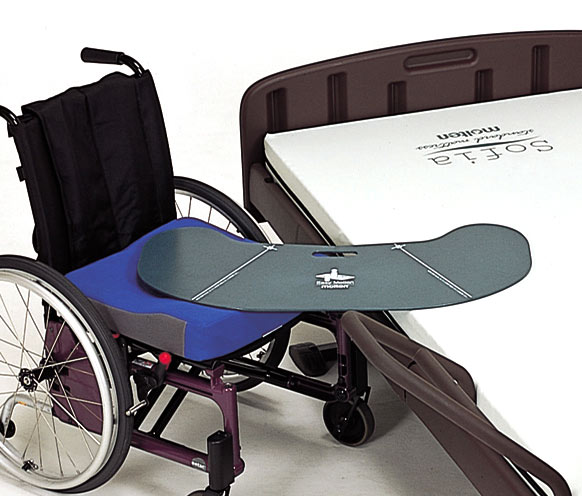
スライディングボード
出典 https://www.scrio.co.jp/fs/kaigo/1925
座ったまま横移乗補助に用いる板です。表面を滑りやすい素材にして臀部の摩擦を最小になるように考えられています。立ち上がりが困難もしくは下肢に体重をかけてはいけない場合に、ベッドから車いす、車いすから便座、車いすから自動車などへ座った姿のまま移乗させるときに用います。
スライディングシート
出典 https://helpal.jp/article/2095/
摩擦の少ない滑りやすい生地で、体の下にいれることで、スムーズにベッド状を移動させることができます。介護者の負担軽減になります。
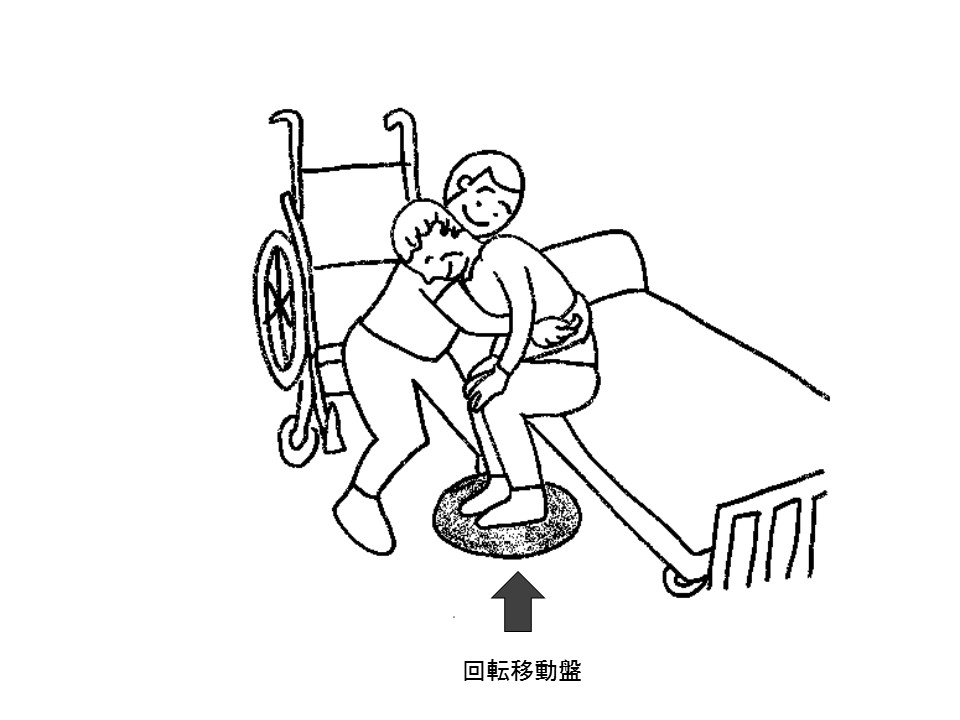
回転移動盤
回転移動盤は、移乗の際に利用者の足底に置き、方向転換をするために使用する福祉用具で、立位後、方向転換が困難な場合に活用できます。
その他の移動補助に関するもの
ガイドヘルプ
視覚障害者の手引き歩行は、ガイドヘルプなどといわれます。

ガイドヘルプは、視覚障害者の手引きなど障がいのある方が地域で自立した生活を送ることができるよう、ガイドヘルパーがマンツーマンで行う外出支援サービスのことです。
手引き歩行を始める合図として、介護者は声をかけながら手の甲で視覚障害者の手の甲に触れます。
基本姿勢は、介護者の肘の少し上を利用者に握ってもらい、介護者が利用者の半歩前を歩きます。歩くペースは利用者に合わせ、周囲の状況を説明しながら歩きます。
階段の昇り降りは、一度停止し、利用者が足先で階段の縁を確認してからゆっくり昇り降りします。
視覚障害者から一時離れるときには、利用者が不安にならないように、壁や柱などに触れる位置まで誘導します。
歩道や駅のホーム等で、進む方向、安全確認のため設置されている、点字ブロックは、視覚障害者が移動するための補助的な役割を果たします。
駅のホーム等では、視覚障害者が点字ブロックの内側に位置するようにします。点字ブロックは視覚障害者が 一人で安全に歩くための手がかりとなるように設置されてるものなので、介護者がいるときには利用者を点字ブロックの上に誘導する必要はありません。

関連するものとして、視覚障害者の乗り物の乗り降りの支援も説明しておきます。
視覚障害者の乗り物の乗降の支援
- バス
介助者は先に乗り、先に降りて介助する。 - 電車
介助者は先に乗り、先に降りて介助する。 - エスカレーター
介助者は先に乗り、先に降りて介助する。 - 乗用車
介護者は後で乗り、先に降りて介助する。タクシーなど乗用車の場合は、屋根に頭をぶつけないよう高さの確認をしてもらう必要があるので、介助者は後で乗ることになります。
視覚障害者から一時離れるときには、壁や柱などに触れる位置まで誘導する。
食事に関する生活支援技術
片麻痺のある人のベッド上での食事介助
患側の肩の部分にクッションや枕などを差し込み、健側をやや下にし、介助は基本的に健側から行うようにします。これは患側にいく量を減らし、患側に食塊をため込んでしまうことを予防するためです。
嚥下障害がある場合の食事介助の留意点など
嚥下障害がある場合、もっとも気を付けなければならないのが、誤嚥です。
唾液や食べ物、胃の逆流物などが誤って気管に入ってしまうのが誤嚥で、気管に入った唾液や食べ物に含まれる細菌が肺に送り込まれると、中で炎症を起こし、激しく咳き込んだり高熱が出たりといった症状が現れます。これが誤嚥性肺炎です。
嚥下障害がある場合の食事介助のポイントは、
- 意識がしっかりしているときに食事をしてもらう。
- 飲み込むときに前に首を曲げるようにして顎を引いた姿勢で「ごっくん」と飲み込むようにする。
- 一口あたりの摂取量は少量にする。
- 状態をよく観察し、少しでも危ないと思ったら中止し、様子を見る。
- 利用者の目線より高い位置からの食事介助は、目線があがることで顎もあがるため誤嚥しやすくなる。
- 食事の温度は、体温と同程度だと刺激が少なく嚥下反射が起こりにくいため、体温よりも少し冷たいか温かくする。
誤嚥しやすい食べ物は、
- サラサラなもの
生卵、お茶やみそ汁など、水や水のようにさらっとした液体です。 - バラバラなもの
ひじきやひき肉、イカ、タコ、こんにゃくなど、硬くて食べにくく、口の中 でバラバラになってまとまりにくいものです。 - パサパサなもの
パンやいも類など水分の少ないものです - ペラペラなもの
のりとかわかめなどで、口の中にくっつきやすいものです。 - ベタベタなもの
もちや団子など粘りのつよいものです。
逆に誤嚥しにくい食べ物は、口腔や咽頭を通過するときに変形しやすく、粘膜にくっつきにくいもので、例えば、ヨーグルト、プリン、煮こごり、とろろなどの滑りがよいもの、とろみのついたものなどがあります。
ちなみに煮こごりは、ゼラチン質の多い魚や肉などの煮汁が冷えてゼリー状に固まったもので、魚を煮て、煮汁などと一緒に寒天などで固めた料理のこともいいます。
ジュースにとろみをつけたり、細かくした食材をゼラチンで固めるなどの工夫で誤嚥を予防することができます。
このように食品を凝固させるものには、次のようなものがあります。
- ゼラチン
動物の骨や皮に多く含まれるコラーゲンというたんぱく質から作られたもので、ゼリーや、プリンなどを作る時に使います。使うときは、水でしっかりふやかしてから、50~60℃位のお湯で溶かします。50~60℃で完全に溶け、冷蔵庫で冷やしたりして20℃以下になると固まります。しかし、25℃で溶け始めるので、冷蔵庫から出して常温に置いておくと溶ける場合があります。プリンの口どけがいいのは、体温で溶けるからです - 片栗粉
調理で「あんかけ」などしっかりしたとろみを付けたい場合に使われます。粉の状態だとダマになりやすいので、混ざりやすくするために、水で溶いてから加えます。料理のレシピによく水溶き片栗粉と書いてあるやつです。 - 寒天
テングサなどの海草を原材料として作ったところ天を乾燥させたもので、90℃以上で完全に溶けて、常温で固まります。原料が海藻なので食物繊維豊富でローカロリーなのが特徴です。 - 増粘剤(とろみ剤)
添加後、しっかりかき混ぜて提供します。すぐにかき混ぜないとダマになり、きちんと溶けなくなってしまいます。 - ペクチン
果物等に含まれ、糖や酸により固まる性質をもつもの(ハイメトキシルペクチン)と、カルシウムやマグネシウムなどと反応して固まるもの(ローメトキシルペクチン)があります。具体的な例をあげると、フルーチェが固まるのもこのペクチンの性質です。フルーチェのペクチンと牛乳のカルシウムの働きで固まります。
視覚障害者に対する食事介助
視覚障害者に対して、食卓の上の食器(料理)の位置を説明するため時計の文字盤にたとえる方法をクロック・ポジションといいます。
出典 https://aegisc.com/care/handout/clock/
骨粗鬆症予防のための食事
骨粗鬆症を予防・改善する食事として、カルシウムやビタミンD、ビタミンKを多く含む食品を摂るとよいです。
ビタミンDは、腸管からのカルシウムの吸収を促進し、血液に入ったカルシウムを骨まで運ぶ働きがあります。カルシウムは吸収されにくい栄養素なので、ビタミンDとあわせて摂取することが大事です。

ビタミンDは日光(紫外線)にあたることによって皮膚で合成されますが、年齢が上がるとともに皮膚でビタミンDを作る働きが衰えたり、屋内で過ごすことが増えることによって、高齢者はビタミンDが不足しがちです。それを補うためにも、食事からビタミンDを摂取することを心がけましょう。
ビタミンKは、骨にカルシウムが取り込まれるのを促したり、カルシウムが尿中に排泄されるのを抑え、骨の破壊を防ぎます。
また、骨粗鬆症の発症は、女性ホルモンの減少と関係があり、豆類に多く含まれるイソフラボンは女性ホルモンに似た構造をもっていることから、豆類を摂取することは骨粗鬆症の改善につながります。
■骨粗鬆症を予防する栄養素を多く含む食品(下表)
| 栄養素 | 多く含む食品 |
|---|---|
| カルシウム | 牛乳、小魚、ひじき、チーズなど |
| ビタミンD | イワシ、サンマ、サケなどの魚、しいたけ、きくらげなどの食品に多く含まれています |
| ビタミンK | ほうれん草や小松菜、キャベツ、ブロッコリーなどの野菜類や干しワカメ、納豆などの食品に多く含まれています |
| イソフラボン | 豆類 |

逆に、インスタント食品などに多く含まれるリン・カフェインはカルシウムの吸収を阻害するため、過剰に摂取することは控えたほうがよいです。
動脈硬化予防の食事
動物性脂肪の摂りすぎに注意し、過剰なエネルギー摂取を避けるようにします。減塩を心がけ、食物繊維を摂取して栄養のバランスに気を付けます。また、いわしやさばのような青魚の油は、コレステロールの除去に効果があり、血栓・動脈硬化予防になります。
腎機能障害のある人の食事
腎機能障害のある人の食事では、制限しなければならない栄養素は
- タンパク質
- 塩分
- カリウム
です。
タンパク質の制限
食事タンパクは老廃物の一種である窒素代謝物を作ります。正常な腎臓であれば、それを処理するのに十分な糸球体があります。しかし腎機能が低下していると、残った糸球体1つ1つがその能力を超えて処理をしようとします。これを糸球体過剰ろ過といいます。
この状態は長くは続かず、徐々にそれぞれの糸球体の濾過機能も落ちてきてしまいます。その負担を軽減するために行われるのが食事タンパクの摂取制限です。
しかし、タンパク質の制限を行うと、その分の摂取カロリーが減ります。カロリー不足になると、人間は筋肉から痩せていきます。筋肉はたんぱく質であり、それが分解されるということは「自分の肉を食べている」ことになり、むしろ窒素代謝物が増えて、糸球体過剰濾過に拍車をかけてしまうことになります。 そこで、食事たんぱくの摂取制限と並行してたんぱく質以外の栄養素である「糖質」と「脂質」でカロリーを補給します。
塩分の制限
人間の体の60%は電解質(塩分やカリウム)などを含んだ体液からできています。その体液量を調節しているのが塩分であり、その排泄を担っているのが腎臓です。
したがって、腎機能が低下すると塩分の排泄機能が鈍り、余分な塩分と尿の排泄がうまくできなくなり、本来排泄されるはずのものが溜まっていくので、体液量が増え、体は浮腫み、高血圧を引き起こします。さらに進めば、心不全、肺水腫にもなります。 具体的に、塩分は1日に3gから6g程度を目標にします。
カリウムの制限
腎機能が低下すると、電解質の1つであるカリウムの排泄も減少し、カリウム濃度が高くなり、高カリウム血症となります。
高カリウム血症になると、胸のむかつき、嘔吐などの胃腸症状、しびれ感、知覚過敏、脱力感などの筋肉・神経症状、不整脈などが主な症状として現れます。したがって、カリウム制限が必要になります。
カリウムはさといもなどのイモ類、ほうれん草やブロッコリーといった野菜類、昆布や海苔などの海藻類、アボカドやバナナなどの果物類、その他にも大豆やアーモンドなど多くの食品に含まれています。
カリウムは細胞の中に存在し、水やお湯に溶けるので、野菜などは小さく切って「湯でこぼし」「流水にさらす」などを行えば、カリウム成分を除くことができます。したがって、野菜は 下ゆでし、サラダはホットサラダにすることでカリウムの摂取を減らすことができます。
その他には、乳製品やインスタント食品に多く含まれるリン、水分のとり過ぎにも注意が必要です。
肝臓機能障害の人の食事
- 1日3食を規則的に食べるようにします。
- バランスの良い食事
主食(ごはん、ぱん等)、主菜(魚介類、肉類など)副菜(野菜類、キノコ類など)をそろえて栄養バランスよく食べるようにします。 - 野菜をしっか摂取する
ビタミン・ミネラル・食物繊維が多く満腹感が得やすく、エネルギーの摂りすぎを防ぐことができます。 - 脂質は必要以上に摂取しないようにする
- お菓子屋ジュースは控える
お菓子やジュースは非常に糖質が多いです。余分な糖質は体の中で脂肪に変化し肝臓に蓄積され、肝臓に負担をかけます。 - 飲酒は控える
肝臓に負担がかかるためアルコールは控えるようにします。 - 鉄分を摂り過ぎないようにする
肝臓に過剰な鉄分が蓄積すると、肝臓を障害するという報告があります。鉄分は、レバー、あさりやはまぐり等の貝類に多く含まれています。
食中毒予防
腸炎ビブリオ食中毒
腸炎ビブリオという細菌によるものです。腸炎ビブリオは、海水中に存在するため魚介類に付着しやすく、水温と気温が上昇する夏に大量に増殖するので、夏場に食中毒が起こりやすいです。海水程度の塩分を好み、真水に弱いです。
激しい腹痛、下痢、発熱。
真水で洗浄し、よく火を通す。
サルモネラ食中毒
サルモネラ菌は、人をはじめ、牛や豚やにわとりなどの家畜の腸内、河川・下水など自然界に広く生息していている細菌です。保菌しているネズミ・ハエ・ゴキブリや、犬・猫・カメなどのペットからの感染にも注意が必要です。少量の菌でも食中毒を発症し、 乾燥に強く、熱に弱いという性質があります。原因となる食品は、 牛、豚、鶏などの食肉、生卵などです。
腹痛、下痢、発熱です。潜伏期間は6~72時間。
加熱調理。中心部を75℃以上、1分以上加熱することが目安です。
カンピロバクター食中毒
カンピロバクター食中毒は、国内で発生する食中毒の中では、サルモネラ食中毒とともに、件数、患者数ともに毎年上位にランクされており、近年、増加傾向にあります。カンピロバクターは、ウシやブタ、鶏などの家畜の腸管に広く存在していますが、特に 鶏の保菌率が高いといわれています。
腹痛、下痢、嘔吐、発熱。手足の麻痺や顔面神経麻痺、呼吸困難などを起こす「ギラン・バレー症候群」を起こすこともあります。潜伏期間は2~5日です。
加熱調理。中心部を75℃以上、1分以上で加熱することが目安です。
病原性大腸菌食中毒
大腸菌は、人や畜の腸内に存在し、ほとんどのものは無害ですが、このうちいくつかのものは、人に下痢などの消化器症状や合併症を起こすことがあり、これを病原性大腸菌といいます。病気の起こし方によって、いくつかに分類されます。有名なのが腸管出血性大腸菌でベロ毒素と呼ばれる強い毒素をつくる代表的な病原性大腸菌で、O157が有名です。
病原性大腸菌O157の潜伏期間は9日程になることもあり、他の食中毒よりも長いのが特徴です。はじめは軽い腹痛、頻回な水様便で発症しますが、その後、激しい腹痛と血便がみられます。発熱はあっても多くは一過性です。抵抗力が弱い感染者の場合、溶血性尿毒症症候群(HUS)や脳症などの重症合併症を発症することもあります。一方で、全く症状がないものから軽い腹痛や下痢のみで終わる場合もあります。
加熱調理。中心部を75℃以上、1分以上で加熱することが目安です。
黄色ブドウ球菌食中毒
黄色ブドウ球菌は、人や動物の傷口(特に化膿しているもの)をはじめ、手指、鼻、のど、耳、皮膚などに広く生息しています。健康な人の20〜30%が保菌していると言われています。
あらゆる食品が原因となりますが、特におにぎり、サンドイッチ、ケーキなどの手作り食品が原因となることが多いです。
嘔吐、下痢、腹痛など。潜伏期間は平均3時間と短いです。
手の傷や手荒れの部分には、通常よりも多くの黄色ブドウ球菌が存在する可能性が高いため、手の状態がよくない時は素手で加熱後の食品や調理器具に触れないようにします。また、おにぎりやサンドイッチを作る時は、ラップや使い捨ての調理用手袋を使い、直接素手で触れないようにします。
ボツリヌス菌食中毒
土壌中や河川、動物の腸管など自然界に広く生息します。酸素のないところで増殖します。また、ボツリヌス菌は芽胞(がほう)という「固い殻に閉じこもった種子のようなかたち」になると、熱、乾燥、消毒薬等に強い状態になり、増えることはできませんが厳しい環境でも長く生き延びます。この芽胞が毒性の強い神経毒を作ります。
酸素が少ない状態で増えるため缶詰、びん詰、真空パック食品、発酵食品が原因となる場合が多いです。
原因となる食品を食べてから、8~36時間後に発症します。脱力感、倦怠感、めまい、嚥下障害、便秘、視力障害(物が2重に見える)、呼吸困難など特有な症状がでます。呼吸筋麻痺で死亡する場合もあります。
ボツリヌス菌は熱に強い芽胞を作るため、120℃で4分間(あるいは100℃で6時間)以上の加熱をしなければ完全に死滅しません。そのため、 家庭で缶詰、真空パック、びん詰などをつくる場合には、原材料を十分に洗浄し、加熱殺菌の温度や保存の方法に注意しなければなりません。
真空パックや缶詰が膨張していたり、食品に異臭があるときには絶対に食べてはいけません。
ボツリヌス菌は熱に強い芽胞を作るため、死滅させるのは困難ですが、ボツリヌス菌が産生する毒素は熱に弱く、80℃、30分間の加熱処理または中心温度85℃に到達後、室温で30分保持で毒の効果がなくなるとされています。このため、食べる直前に加熱することは有効です。
ウェルシュ菌食中毒
ウェルシュ菌は、土や水の中、健康な人や動物の腸内など自然界に幅広く生息している細菌です。特に牛・鶏・魚が保菌していることが多いです。
汚染された肉類や魚介類を使った煮込み料理が原因となる場合が多いので、カレーやシチューなどの大量調理は要注意です。
ウェルシュ菌は空気が嫌いな細菌のため、粘性の高い煮込み料理を寸胴鍋で作ると、酸素の少ない”鍋底”近くでは増殖しやすくなります。酸素がないところでも増殖し、100℃、6時間の加熱にも耐える芽胞を形成します。
腹痛、下痢、嘔吐など。潜伏期間は6~18時間です。
芽胞を一度作ってしまうと、通常の加熱では死滅しません。そうなる前に、調理中はよくかき混ぜ、鍋底にも空気を送りながら加熱するようにします。
調理後は早めに食べきり、室温で放置せずに残りを保存する場合は速やかに粗熱を取って冷蔵庫に保存するようにします。
ノロウイルス食中毒
空気が乾燥する冬場を中心に、起きやすい食中毒ですが、近年は夏場でも普通に発生が見られます。ノロウイルスは、細菌よりさらに小さく、人の体内(小腸)でしか増えません。自然界での抵抗性が強く、長期間生存します。非常に少量のウイルス量で人に食中毒を起こします。
原因となる食材は主に生ガキなどの二枚貝ですが、調理する人の手指などを介して、ノロウイルスが食品についたことが原因となる場合がほとんどです。
嘔吐物や便、またはそれらが乾燥し、ホコリとなったものを吸い込んで感染する場合もあります。いずれにしても患者等のふん便が口から入ることによっておこります。
潜伏期間は平均1~2日程度で、腹痛、下痢、嘔吐、発熱を起こします。症状は2~3日で治まりますが、発症後2~3週間はふん便中にノロウイルスを排泄し続けるケースが多く、注意が必要です。
加熱調理(中心温度85~90℃90秒間以上)
ノロウイルスはアルコールに対する抵抗性が強いため、次亜塩素酸ナトリウムによる消毒が効果的です。
入浴・清潔保持に関する生活支援技術
入浴・シャワー浴の留意点

まず、入浴の際の留意点を、入浴前、入浴中、入浴後に分けて、説明します。
入浴前
- 水分摂取をする。
- 湯温を介護職の手で確認する。(湯温の目安としては、40℃程度が適温とされています)
- 排泄を済ませる。
- 利用者に入浴の意思を確認してから体温、血圧などの健康状態をチェックする。
- 消化能力の低下を招かないように食事直後は避ける。
食事をすると消化・吸収を行うために、体内の血液は一時的に、消化器官に多く流れます。一方、入浴は全身の血のめぐりをよくするので、本来ならば消化器官に行かなくてはならない血液が全身(特に体表面)を巡るため、消化・吸収の動きが鈍くなります。 - 低血糖を避けるために、空腹時の入浴は避ける。
空腹時は血糖値は低くなっており、入浴時、特に暑い風呂につかるとカロリーを消費し、血糖値が下がるので、低血糖の危険が高まります。
入浴中
- シャワーやかけ湯では、介護職の手で温度を確認し、からだの抹消から中枢の順に湯をかける。
- 湯につかる時間は5~10分程度とする。
- 顔色や表情に注意して、疲労がないよう声をかける。
- 洗髪は、シャンプーを手で泡立ててから髪につけ、頭皮をマッサージするような要領で、手指の腹でこするようにし爪は立てない。
入浴後
- 体調をチェックする。
- 水分を補給し、保湿と安静に配慮する。
- 爪を切る(爪がやわらかくなっているので、必要であれば)
浴室での事故
浴室では、事故が起こりやすいです。特に、12月から2月の寒い時期に起こりやすいです。
低血圧の人は、起立性低血圧(立ちくらみ)に注意し、高血圧の人は血圧が大きく変動しないよう注意する必要があります。
気温の変化によって血圧が上下し、心臓や血管の疾患が起こることをヒートショックといいます。脱衣所と浴室の 温度差が大きい場合、血管が著しく伸縮し、血圧が急激に上昇したり下降したりすることがあります。このような血圧の急変動は、脈拍数の急増や心筋梗塞、脳血管疾患などを引き起こす可能性があり、急死を招く場合もあるので注意しなければなりません。これを防ぐために、脱衣所と浴室は入浴前に温めておく必要があります。
ヒートショックは高齢者や、高血圧や糖尿病などの動脈硬化の基盤がある人、肥満や睡眠時無呼吸症候群、不整脈の人に多いです。
片麻痺がある利用者の入浴介助のポイント
- 患側では、知覚が低下し、湯温を正確に知覚できないので、かけ湯は健側から行う。
- 介護者は患側に位置して移動を介助する。
- 一段以上の段差がある場合には、健側から上がり、患側から下がる(階段の昇降と同じ)。
- 浴槽への出入りの原則は、健側から行う。
健側から入ることによって浴槽の温度が自身で確かめられるし、浴槽内での足の踏ん張りもきくため。 - 浴槽から出る場合には、いったん浴槽の縁やバスボード(※)に座る。
※バスボード:浴槽への出入りの際、腰かけて出入りでき、立位の時間を減らし転倒のリスクを減らすことができます。

足浴・手浴
足浴は、足先だけでなく膝に近い下肢全体を湯につけて洗うと全身の爽快感を得られ、安眠効果があります。
また、血液循環の悪い人にとっては、循環促進効果があります。
膝から上をタオルケットで覆い、不必要な露出は避けます。お湯の適温は39度~42度とされていますが、介護者の手と利用者の足は、感じる温度が異なります。必ず「熱くないですか?」と確認することが大切です。
手浴は、手の汗や汚れをしっかり洗い落とすことで清潔を保ち、爽快感を得られ、血液循環の改善や2次感染の予防を図ることができます。また、麻痺側を温め指を動かすことで拘縮の予防にもつながります。
座位が可能な場合は、いすやベッド脇に座り、端坐位で手浴・足浴を行います。
背面離床や座位がとれない寝たきりの人の場合や、立位や座位がとれる人でも病気や体調の状況によってはベッドの上で、仰臥位の姿勢で行う場合もあります。手浴・足浴とも、利用者の状態を観察し、その利用者にあった時間で実施することが大切です。長時間の実施は体調変化を生じる場合もあるため、5~10分程度が望ましいです。
洗髪
洗髪は、頭部の皮膚と髪の毛を洗うことで汚れを取り、頭皮を刺激し爽快感を与え、血行促進や毛髪の成長を促す効果があります。頭皮や髪の毛は、代謝により汗や皮脂、埃で汚れやすく、かゆみやにおいの原因になり、周りの人に不快感を与えます。
洗髪介助のポイントは、以下のようなものがあります。
- 洗髪の前に、ブラッシングをして、汚れやふけを浮き上がらせておく。
- 洗髪は、指の腹で頭皮をもむようにシャンプーする。
- シャンプーの泡をタオルなどで取り除いてから、湯ですすぎます。
これは、余分な泡を拭き取ることで、手ばやくすすげるようにするためです。湯の量が少なくてすみ、利用者の疲労を軽減できます。 - 洗髪後にドライヤーをかけるときは、熱風を地肌に当てず、少し離して乾かす。
清拭
入浴できないときには、タオルなどを用いて身体を拭きます。これを清拭といい、全身清拭、部分清拭、陰部洗浄があります。清拭は疲労感が少なく爽快感が得られるほか、快眠を誘います。タオルの温度が適温になるように、タオルをつける湯の温度は55~60℃程度が適切です。
清拭は、平均した圧力で滑らかに拭くことが大切です。四肢は、抹消から中枢に拭くのが原則です。次に、少し強めに拭いてせっけん分を十分に拭きとり、あとは乾いたタオルで拭きます。自分でできるところは自分で拭いてもらいます。

末梢から中枢に拭く理由として『末梢静脈
循環の促進』があげられることが多いです。

清拭が必要な人は、 自力での運動が充分に行えない状態の場合が多い。⇒静脈血の還流が悪くなっている。
なので清拭で抹消から中枢の方向に拭くことによって、血液を中枢に押し戻そうという考え方ですね。

その考え方は、もちろん誤っている訳ではなく、むしろ確かなことであろうと考えられます。ただ、循環の促進をどのように定義しているかなど、不明確な点が多いのも事実です。

そうですね。ただ、介護福祉士試験的には、「抹消から中枢に向かって拭く」と覚えるのが無難ですね。
入浴の代わりとして行われることが多いので、利用者にとって快適であったかどうかを確認することが大切です。汗をかいている場合などは、石けんを用いたほうが利用者に爽快感があります。特に腋窩など発汗しやすい部分や褥瘡ができやすい背部、臀部などは毎日清潔にします。
部分清拭は、寝たきり状態で発汗が多い人や部分的に汚れた箇所を簡易に清潔にしたり、褥瘡になりやすい仙骨部位などの血液循環の改善目的で行います。褥瘡ができている場合は、医療職の指示のもとに必要箇所を清拭します。
四肢の清拭では、拭く部位に近い関節を介護者の手で下から支えると安楽に行えます。

もう少し細かく体の各部への清拭のポイントをみていきます。
胸部
広い範囲を拭くので、タオルが冷めないよう肌から離さずに拭きます。汚れのたまりやすい皮膚の密着している部分(腋窩、乳房の下側など)は、丁寧に拭きます。丸みのある個所(乳房・入党、へそ、腹部など)はしわを伸ばして、丸く拭きます。
腹部
腸の走行に沿うように、「の」の字に拭くとよいです。これは腸の蠕動運動を促進させるためです。
目
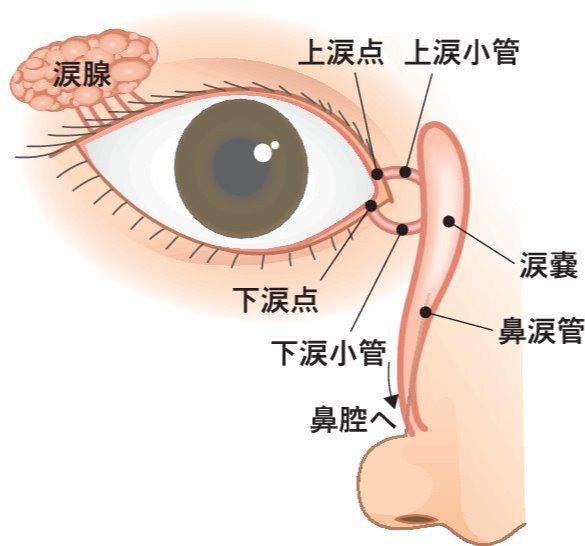
目は、目頭から目じりへ向かって拭きます。理由は、
出典 Mieey
筋肉の走行に従い、涙管を目ヤニでつまらせないためで、タオルは同じ面は二度使わないようにします。目やにが固まっている場合は、蒸しタオルなどをのせて、柔らかくしておくとふき取りやすいです。
耳
耳掃除では、しぼった温かいタオルで耳全体を拭く。耳垢は内側から自然に排出される作用があるため、介護福祉士は外耳の耳介と外耳道の手入れをします。このとき、綿棒は鼓膜を傷つけないように、目に見える範囲(入口から1cm程度)で入れるようにします。乾燥した耳垢は、綿棒を湿らせてから取ります。
https://baba3387.com/ear/03_gaijidouen.php
陰部・臀部
臀部は、周りの清潔なところから汚れを集め、外側から内側に円を描くように丸く拭きとります。
陰部は、女性の場合には尿路感染症を予防するため、前から後ろ(尿道口から肛門)へ、男性の場合には汚れたがたまりやすい亀頭に配慮し、睾丸は裏のしわをのばしながら拭きます。
血液透析を受けている場合
透析直後の入浴は出血や血圧変化を考慮し控えるようにします。
酸素療養中の場合
鼻カニューレをつけたまま入浴できます。
排泄に関する生活支援技術
排泄介助におけるポイント
- 言葉や態度に配慮する。
- 排泄が、誰にも気兼ねすることなくできる環境を工夫する。
- 安全のためトイレに手すりなどをつける。
- プライバシーを守りストレスにならないようにする。
- 便器、尿器を選ぶときは、排泄障害に合わせる。
- 排泄時の姿勢は座位がよい。
- 排泄物を観察し、異常があるときは医療職へ連絡する。
- 排泄を失敗した場合には、失敗をとがめず、リラックスしてもらい、自信喪失にならないように注意する。
さらに自立支援を意識した、排泄介助のポイントは、
- 羞恥心の理解と人間としての尊厳を尊重する。
- 尿意・便意があり、座位が保持できれば基本的にトイレを使用する。トイレへの移動や移乗が困難になってきたところで、便器や尿器を段階的に考える。
- 排泄は、利用者の自然な動きを活用するため、できるだけ座位で行う。
- 介護用品や補助用具を上手く使う。
- 身体機能を活かせる衣類を選択する。
- 利用者の排泄リズム・習慣を活かす。
例えば、尿失禁が起こるタイミングを日々観察し、そのタイミングでトイレの声掛けを行うなどです。 - おむつは最後の手段とし、どうしても必要な場合は利用者の尿量や生活スタイルに合ったものを使用する。
ポータブルトイレ
ポータブルトイレを選ぶための具体的な基準は、
- 安定感があること
- 身体機能に合った肘かけや背もたれがあること
- 足を引くスペース(蹴こみ)があって立ち上がりやすいこと
- 手入れがしやすいこと
などがあります。
ポータブルトイレの種類として、プラスチック製品は軽量で持ち運びが簡単ですが、安定性の見極めが必要です。
木製いす型は重量があり持ち運びしにくいが、安定感があり、蹴こみがあるため立ったり座ったりしやすい。
ベッドサイド設置型は、重量があり持ち運びしにくいですが、座位移乗に適しています。
ポータブルトイレを使用する場合は、ベッドにスイングアーム介助バーを設置すると移乗しやすい。
出典 https://www.customer-net.jp/letter/kaigobed/colu504.html
スイングアーム介助バー
ポータブルトイレを使用した場合は、その都度速やかに片づけを行い、臭気を残さないようにします。
尿器
尿器は、尿意はあるが立位がとれない、立位を保つ体力がない、トイレへの移動が困難といった利用者がベッド上で排尿するための用具であり、女性用・男性用の区別があります。
男性の尿器使用の場合、性器を尿器の受尿口に入れるように伝え、入っているかを確認します。自分で入れられないときは介助することの了解を得て、使い捨て手袋をつけ介助します。手でしっかり尿器を持ってもらい、固定します。
女性の尿器使用の場合は、仰臥位で、尿が飛び散らないように両膝を閉じるようにしてもらいます。尿器の縁を陰部に密着させます。
差し込み便器
差し込み便器は、便意はあるがトイレへの移動が困難か、体力がない場合に、ベッド上で排便をする用具です。

女性の排尿に使用することもあります。
男女とも差し込み便器を使用する場合には、肛門部が便器の中央にくるように注意します。便器による体への不要な圧迫感、違和感がないか確認します。腹圧をかけやすくし、直腸ー肛門角を排便しやすい鈍角にするために、排便の際は、ベッドをギャッチアップしておきます。
出典 https://www.kaigo-web.info/sp/kouza/maeuke/no2/
図1:寝ている女性
図2:座位の男性
男性が差し込み便器を使用する場合には、尿意が同時にあることを想定し、尿器の準備もしておきます。差し込み便器の中央にトイレットペーパーを敷いておくと、片づけがスムーズに行えます。
おむつ
便意・尿意がわからない状態のときには、おむつを使用します。排泄の間隔を把握し、汚れたおむつはできるだけ早く交換することが重要です。
また、片麻痺がある人のおむつを替えるときには、患側が下になる時間をできるだけ少なくするなどの配慮が必要です。
おむつや失禁用パッドを使用していて、陰部に発赤等を確認した場合には、使用物品が皮膚に刺激を与えている場合を考え、物品の変更や排泄行為を再アセスメントし、利用者に適した介助を考えます。
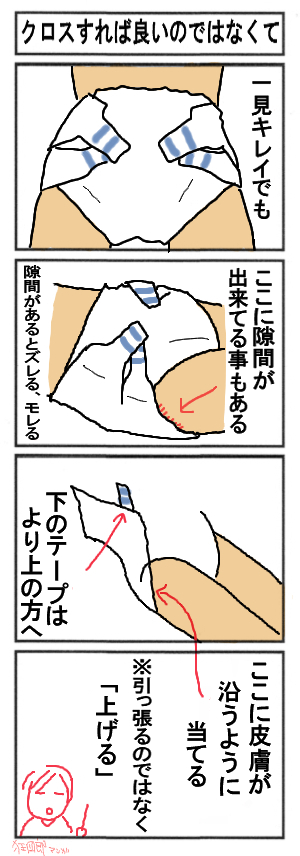
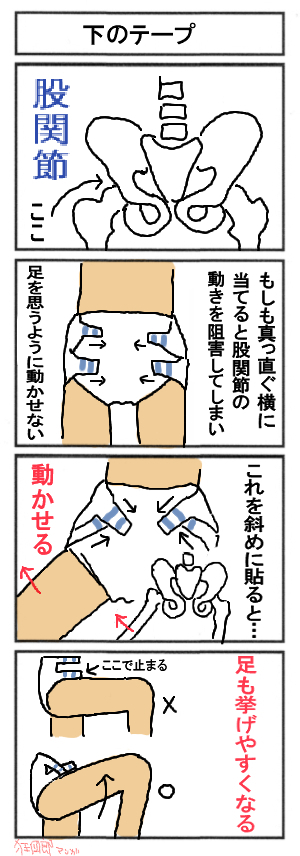
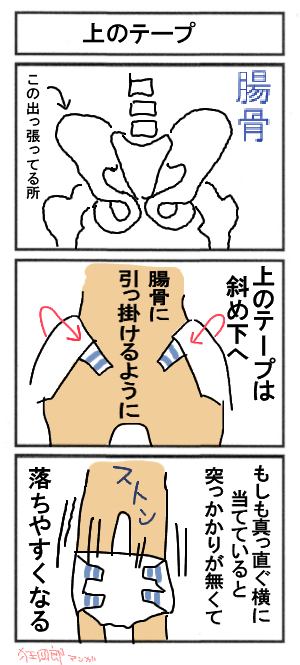
おむつと腹部の間には、指2本程度の余裕をもたせます。鼠径部をきつく締めると、下肢のかゆみやむくみの原因となります。紙おむつの腹部のテープは、上は下側へ、下は上側へクロスするようにとめる。
出典 排泄ケア情報局
おむつ交換時の介助にあたっては、感染対策の基盤となるスタンダード・プリコーション(標準予防策)の原則から使い捨て手袋を使用します。排泄物および付着した部分を素手で触らないようにし、汚れたおむつは汚れを内側に丸めて片づけます。

あと、排泄介助に関連するものとして、下痢、膀胱留置カテーテル、座薬の挿入に関して説明しておきます。
下痢
なんらかの原因で、腸の「ぜん動運動」が過剰になった場合、腸の内容物が急速に通過するため水分の吸収が十分に行われません。そのため、液状の糞便となり下痢便や軟便になります。また、腸から体内への水分吸収が不十分な時など、腸の中の水分が異常に多くなり下痢便や軟便になることもあります。
下痢は、水分と、ナトリウム、カリウム、カルシウム等の電解質が失われるため脱水症状を起こしやすいので、注意が必要です。
脱水予防のために、スポーツドリンクや経口補水液のような体に電解質を吸収しやすい飲料の摂取が大切です。
食事は下痢が止まってからおかゆなどから始め、冷水、牛乳、炭酸飲料、焼肉などの脂肪の多い食事は避けます。脂肪は、他の栄養素に比べて消化に時間がかかるので、とりすぎると、分解されず、そのまま腸へ移動することになります。脂肪自体に腸のぜんどう運動を促進する効果があるので、下痢を起こすことになります。
腸の蠕動運動が過剰になっている場合の下痢は、下腹部を腹巻などで温めると 交感神経を刺激し、腸蠕動を鎮静させます。
また、下痢の水様便は消化酵素を含み、肛門周囲の皮膚に炎症を起こしやすいので、排便後は洗浄または柔らかいティッシュで拭き、きれにします。
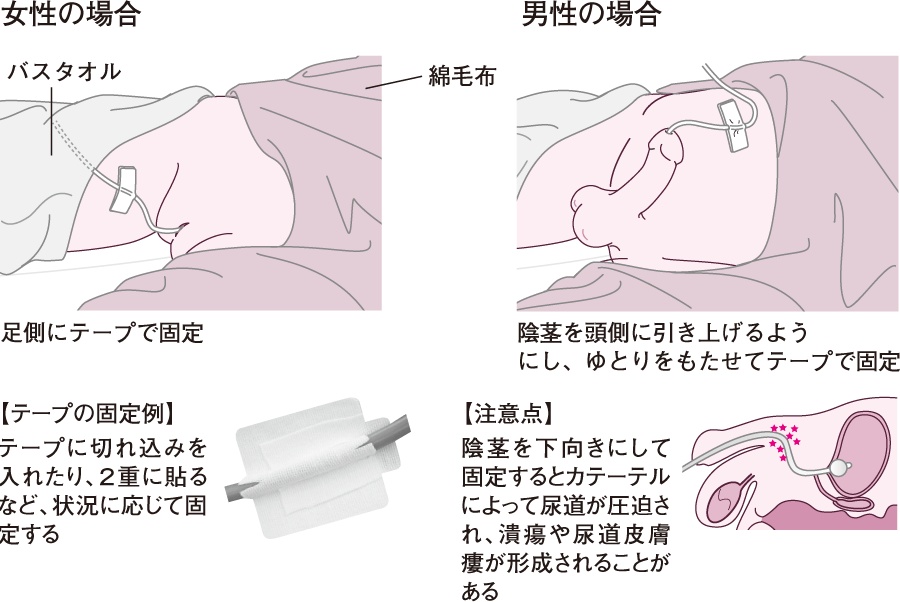
膀胱留置カテーテル
排尿障害がある場合、出せていない尿が腎臓へ逆流し、尿路感染症や腎盂腎炎(じんうじんえん)などの細菌感染を引き起こす可能性があります。
そのため、膀胱留置カテーテルなどで、排尿をスムーズに行うためのケアを実施する必要があります。
膀胱留置カテーテルはバルーンカテーテルともいい、カテーテルと呼ばれる管を、尿道から膀胱まで通して、入れっぱなしにします。尿はそのカテーテルの中を通って、蓄尿バッグに溜まります。
畜尿バッグは、尿の逆流を防ぐため膀胱よりも低い位置にする必要があります。
出典 看護roo!
男性の場合は、陰茎を下向きにして固定するとカテーテルによって尿道が圧迫され、尿道を傷つけてしまう可能性があるので、陰茎を頭側に引き上げるようにし、ゆとりをもたせてテープで固定します。
膀胱留置カテーテルを使用するメリットは、
- カテーテルを入れっぱなしにするので、失禁によるおむつ交換など介護者の負担が少ない。
- 尿失禁による皮膚へのダメージがほぼなくなるため、失禁に関連した皮膚トラブルや褥瘡などへの影響がなくなる。
- 1日の排尿量をしっかりと確認する必要のある場合には確実に計測ができる。
などで、
デメリットは、
- カテーテルを伝って、細菌などが膀胱に侵入し、尿路感染症を起こしやすい。
- カテーテルが尿道を通っているため、尿道を傷つけることがある。
- カテーテルがずっと皮膚に接触しているため、潰瘍ができたりといった皮膚トラブルが起こりやすい。
などがあります。
坐薬(座薬)の挿入
坐薬(座薬)挿入時のポイント
- 姿勢
側臥位で両足を曲げた状態で挿入します。挿入後、両足を伸ばしてもらうとと肛門括約筋が収縮し、坐薬が排出されにくくなります。 - 肛門から3~5cmまで挿入します。
内肛門括約筋より奥に挿入すると、坐薬の排出を防ぎやすくなります。また、肛門内に挿入した後、排出を防ぐため、4~5秒間押さえておきます。 - 坐薬の先端にワセリンやベビーオイルなど潤滑剤を塗ると挿入しやすくなります。
- 口呼吸
口呼吸にすると、外肛門括約筋が弛緩し、腹圧がかかりにくくなります。坐薬を挿入しやすくなり、挿入後も排出しづらくなるので、口呼吸を促します。
家事に関する生活支援技術

まずは、衣服の素材となる繊維について解説していきます。
被服の組成
繊維は原料の種類等により、天然繊維と化学繊維に分けられます。
天然繊維は、その名の通り
- 綿
- 麻
- 絹
- 羊毛
のように天然に繊維として存在しているものを取りだして、利用したものを言います。
一方、化学繊維は、人間が人工的・化学的に作り出した繊維のことを言います。原料の違いによって、合成繊維、再生繊維などに分かれます。
合成繊維の主原料は石油からなり、
- ポリエステル
- ナイロン
- アクリル
- ポリウレタン
などがあり、私達が普段着ている衣服にも多く使われています。
ポリエステル
出典 ダイヤクリーニング
ポリエステルは、世界でもっとも多く生産されている化学繊維です。
主原料はペットボトルと同じ原料から作られていて、コットンのような手触りがあり汎用性の高い繊維です。非常に使い勝手が良く、フリースやブラウス、スーツ、ワイシャツなど、幅広い衣服に使われています。
特徴は、非常に強く丈夫で、吸湿性が少なく濡れてもすぐ乾き、シワになりにくく、型崩れしにくいです。ただ、毛玉ができやすく、静電気が起きやすいです。
ナイロン
出典 ダイヤクリーニング
ナイロンは、成分上は絹に最も近い合成繊維といわれています。
薬品やカビ、害虫などに強く、弾力があるという特性を持っています。そのため、ストッキングやウインドブレーカー、スキーウェアなど冬用のスポーツウエアなどに多く使われています。
特徴は、非常に強く弾力に富み、シワになりにくく、伸び縮みしたり、形がくずれすることがほぼありません。薬品・カビ・害虫にも強いですが、吸湿性が少なく、静電気が発生しやすく、熱に弱いです。
アクリル
出典 ダイヤクリーニング
アクリルは、軽さがあり、カビや害虫に強く、ふんわりとした肌触りが特徴です。そのため、ウールの代替品として、セーターや冬物の衣服に広く使われています。
特徴は、ふっくら柔らかく、薬品や虫に強い。弾力性に富み、縮んだり、型崩れしにくいですが、毛玉ができやすく、静電気が発生しやすいです。
ポリウレタン
出典 ダイヤクリーニング
ポリウレタンは、ゴムのような伸縮性がある繊維です。この繊維に特殊加工を施し、艶などを持たせたものが合成皮革(ごうせいひかく)や合成毛皮です。
特徴は、伸縮性が大きく強くて丈夫ですが、熱に弱く、衣類に使われるポリウレタンは製造されてから通常2年から3年で寿命がきます。
再生繊維は、原料が木材パルプや綿などのように天然に存在するもののセルロースを、加工しやすいように化学薬品でいったん溶かした後、繊維に再生したものです。具体的には、
- キュプラ
- レーヨン
などがあります。
キュプラ
出典 ダイヤクリーニング
キュプラは、綿花を取った後の茎の繊維から作った素材です。
特徴は、吸湿性があり、静電気が起きにくく、また、シルクのような光沢を持ち、なめらかな触り心地があります。そのため、服の裏地やおしゃれ着に使われることが多いです。
レーヨン
出典 ダイヤクリーニング
レーヨンは、紙と同じ木材パルプが原料の素材で、上着の高級裏地として使われたり、婦人用肌着などにも使われています。
特徴は、非常に水に弱く、水分を含むと糸が太くなり糸同士が引っ張る力が強くなるため縮みやすい素材です。うっかり家庭で水洗いしたときには、大人サイズが子供サイズくらいまで縮むことがあるので注意です。また、摩擦に弱くシワになりやすいです。レーヨン素材は家庭での洗濯が難しいので、クリーニングを利用するほうがよいです。
繊維は吸湿性の大小で、親水性繊維と疎水性繊維に分けられます。
天然繊維と再生繊維は親水性繊維で、合成繊維は疎水性繊維です。
洗濯表記

洗濯表記のベースは洗濯桶に水が入っているような記号で、その中の数字が液温の上限です。
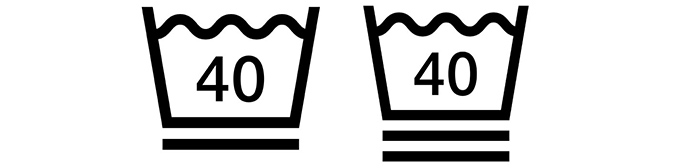
洗濯桶マークの下に、1本または2本の横線がついている場合があります。これは「洗濯作用(機械力)の強さ」を表すものです。1本は線なしに比べて弱い力で、2本はさらに弱い力で洗わなければならないことを示しています。
洗濯桶マークの下に横線があるときは、生地が薄く弱い、レースが使われている、型くずれしやすい、毛玉ができやすいなどのデリケートな素材に使われていることが多いです。

洗濯桶マークにバツがついてたら、家庭での洗濯禁止です。
ドライクリーニング
乾式洗濯ともいい、水ではなく有機溶剤で洗濯するもので、油性の汚れを落とすのに適しています。毛や絹など水分を含むことで膨潤し型崩れする衣類の洗濯に適する方法です。
漂白剤
漂白剤には、酸化漂白剤と還元漂白剤があり、基本的につけ置きで使います。
酸化漂白剤は、さらに
- 酸素系漂白剤
- 塩素系漂白剤
に分かれます。
酸素系漂白剤は、 染料を脱色しないで、汚れだけを落とすので、白物・色柄物両方に使えます。 液体の酸素系漂白剤は、絹やウールなどの毛の衣類にも使用できます。シミ・汚れを落としたり、黄ばみ・黒ずみを防いだり、消臭・除菌効果があります。
塩素系漂白剤は、漂白効果と殺菌効果は非常に高いですが、布も傷めやすく、毛や絹には使用できません。綿・麻・アクリル・ポリエステルなどの白い衣類のみに使用できます。酸性タイプのものと混ぜると有害な塩素ガスが発生するので危険です。介護職におなじみのキッチンハイターはこの塩素系漂白剤です。
還元漂白剤は、すべての白物衣料に使えます。酸化漂白剤で落ちないしみが落とせる場合があります。たとえば、鉄サビなどは酸化が進んだもの等は典型例で、還元の酸素を奪うはたらきでキレイにできます。
漂白剤の洗濯表記はこんな感じで、

ただの正三角形が、塩素系も酸素系もどちらの漂白剤も使用可能で、正三角形に斜めの線2本で、酸素系漂白剤は使用できるが、塩素系漂白剤は使用禁止。正三角形に✖印で塩素系も酸素系もどちらの漂白剤も使用禁止です。
便や嘔吐物で汚れた衣類を洗濯するときの注意点
洗濯機で洗う前に、便や嘔吐物などの固形物を落として、予洗いを行います。その際に注意するポイントは、
”予洗いする時は、必ず40℃以下のぬるま湯、または水を使う”
という点です。
便などの汚物や嘔吐物の中のたんぱく質は、50℃以上の温度では凝固して落ちにくくなるからです。

あと、たんぱく質は時間が経ってしまうと、固まったり変質して落ちにくくなります。すぐに洗濯できない場合でも、予洗いだけはできるだけ早くしておきましょう。
洗濯物の干し方
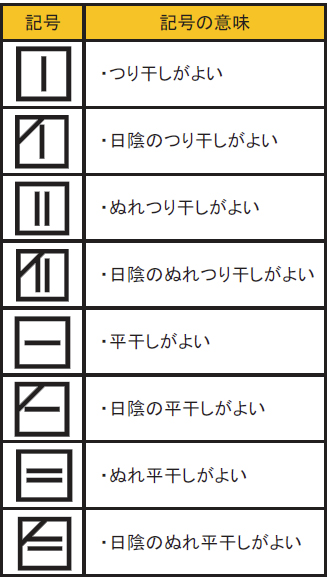
ほとんどの服はハンガーなどにかけて吊り干しするのが基本ですが、セーターやニットなどハンガーだと生地が伸びて傷む可能性がある場合は平干しで乾かします。洋服を平たく寝かせるので負担が分散した状態で乾かせるのが1番の特徴です。通気性のいい「平干しネット」と呼ばれる専用の商品が販売されています。また、脱水や絞りを行わずに干すことを濡れ干しといいます。

洗濯物の干し方の表示記号は、↓
クーリング・オフ制度
クーリングオフ制度は、店舗で自分から買い物をする場合や、通信販売などを除いた、訪問販売などの特定の取引で商品やサービスを契約した後で、冷静になって考え直して「契約をやめたい」と思った場合、一定期間内であれば理由を問わず、一方的に申し込みの撤回または契約を解除できる制度です。
商品やサービスの契約をすると原則は契約の解除をすることはできませんが、 突然来訪したセールスマンや街角で呼びかけられて冷静に判断する余裕もなく契約した場合、情報力や知識のない消費者にとっては不利な場合が多く見られます。そのため特定な取引に限って、契約後でも一定の期間、消費者に考える期間を与えようという制度です。
クーリングオフが適用される取引とその期間をまとめておきます。
クーリング・オフ制度が適用される取引とその期間
| 取引内容 | 適用対象 | 期間 |
|---|---|---|
| 訪問販売 | 自宅への訪問販売、キャッチセールス、アポイントメントセールス | 8日間 |
| 電話勧誘販売 | 資格取得用教材などを電話で勧誘し、申し込みを受ける販売 | 8日間 |
| 特定継続的役務提供 | 長期・継続的な役務の提供と、これに対する高額の対価を約する取引のこと。現在、エステティック、美容医療、語学教室、家庭教師、学習塾、結婚相手紹介サービス、パソコン教室の7つの役務が対象とされています。 「役務」とはいわゆるサービスのことで、「特定継続的役務提供」とは、上記7つのサービスを、一定期間を超える期間にわたり、一定金額を超える対価を受け取って提供することを意味します。 | 8日間 |
| 訪問購入 | 業者が消費者の自宅等を訪ねて、商品の買い取りを行うものです。 | 8日間 |
| 連鎖販売取引(マルチ商法) | 個人を販売員として勧誘し、さらに次の販売員を勧誘させる形で、販売組織を連鎖的に拡大して行う商品・役務の販売 | 20 日間 |
| 業務提供誘因販売取引 | 「仕事を提供するので収入が得られる」と誘引し、教材、チラシなどの購入(金銭負担)を伴う内職 | 20 日間 |

悪質な販売・勧誘に関する相談窓口としては、国民生活センターや消費生活センターなどがあります。
国民生活センターは、国が管理している独立行政法人です。国民生活に関する情報提供や調査研究を行うとともに、消費者紛争について法による解決のための手続きを実施する機関です。
例えば、メディアを使って消費者への情報を提供(商品の注意喚起など)を行ったり、事業者と消費者の和解の手続きなどを行います。
消費生活センターは、区や市町村役場、都道府県などの地方自治体に設置されていて、個々の契約トラブルについて、消費者の身近な相談窓口となっています。

クーリング・オフは書面で通知します。電話や販売店に直接出向いての申し出は、効果がないので注意です。
終末期の生活支援技術
死の捉え方は、2つ。生物学的な死と法律的な死があります。
生物学的な死は、生命維持活動を行ってきた生体のすべての生理機能が停止し、回復不可能な状態をいいます。死の三大徴候は、
- 心停止
- 呼吸停止
- 瞳孔散大
で、生存に最も重要な心臓、肺、脳の三大臓器すべての機能が停止したことによって判断します。
法律的な死というのは、脳死のことで、脳の機能がほぼ完全に失われ回復不可能な状態です。人工呼吸器などで心臓を動かし続けたとしても、数日後には生命徴候である呼吸・循環器の機能が停止します。
ちなみに植物状態というのは、大脳は働かなくなっているけれど、脳幹は働いているので、自分で呼吸ができることが多く、回復する可能性もあり、脳死とはまったく異なります。
人為的な栄養や人工呼吸器など医療装置につながれて、延命だけを目的とすることを拒むことを尊厳死といい、人としての尊厳を保ちながら死を迎えることをいいます。事前に本人の意思を確認しておくことが重要です。
死亡は、医師が死を診断した時点をいいます。医師が死亡を確認するまで死亡とは認められません。
死亡前24時間以内に医師が診察している場合には、改めて診察をしなくても死亡診断書を作成できます。それ以外で医師が立ち会えない死の場合、医師は死亡診断書を書くことはできず、異常死として警察に届け、死体検案が必要になります。
アドバンス・ケア・プランニング(ACP)
アドバンス・ケア・プランニング(ACP)とは、将来自分が望む医療やケアについて、あらかじめ考え、話し合い、計画を立てることです。
これには、末期状態や重大な健康問題が生じた時、または自分で意思決定ができなくなった場合に、どのような医療介入を受けたいか、または受けたくないかについての意思を示すことが含まれます。
ACPの主な目的は、個人が自分の価値観や願望に基づいた意思決定を行い、それを医療チームや家族、大切な人々と共有することにより、将来の医療においてその人らしいケアが実現されるようにすることです。これは、リビングウィルの作成や、ヘルスケア代理人(医療意思決定を代行する人)の指名を含むことがあります。
リビングウィルは、意識不明や意思決定能力の喪失など、自らの意思を伝えることができない状況において、人工呼吸器の使用や心肺蘇生術(CPR)など、特定の医療処置を受け入れるかどうか、個人の意向を事前に文書化したものです。
ACPは継続的なプロセスであり、個人の状況や価値観の変化に応じて更新される必要があります。この対話は、医療チーム、家族、その他の関係者との間で行われます。
終末期、危篤時、死亡時のからだの変化
終末期では、循環機能の低下により、尿量は減少傾向となります。また下肢から浮腫が現れるようになります。空腹や口渇感も感じにくくなります。
呼吸運動は、脳の延髄が司っていて、終末期では、血圧の低下により、血液が延髄まで運搬されないため、酸素や栄養が不足し、呼吸運動が維持できなくなります。終末期の呼吸の変化では、呼吸の間隔が不規則で深さも乱れてきます。呼吸が浅くなると、脳も低酸素状態になり、体内モルヒネが分泌されるため苦痛が和らいできます。
死の直前の呼吸変化には次のようなものがあります。
- チェーンストークス呼吸
一回の呼吸量が少しずつ大きくなり、大きな呼吸になった後、今度は一回の呼吸量が少しずつ減っていき、数十秒程、呼吸が停止します。この一連の流れを周期的に繰り返す呼吸です。 - 肩呼吸
呼吸困難が強くなり、あらゆる呼吸筋を動員しようとするはたらきが起き、肩の上下運動を伴った呼吸です。 - 下顎呼吸
下顎を上下させ、口をパクパクさせてあえぐような呼吸で、呼吸中枢の機能をほぼ失った状態です。死が数時間以内である場合に多くみられます。 - 鼻翼呼吸
小鼻が開いて呼吸する状態で、少しでも酸素を取り込もうとしているための呼吸です。 - 死前喘鳴(しぜんぜんめい)
死に直面している場合や衰弱した状態で喀痰を自力で出せない場合に、分泌物が咽頭の下の方にたまり喉の奥で、ゼロゼロ、ヒューヒューという音を発しながら呼吸することをいいます。この状態になると、意識は低下しているので本人は苦痛でないことが多いです。
死亡すると、体は徐々に体温を失います。からだの循環は停止するため、血液が体の下になる部分にたまり、暗い紫色の斑点を生じます。これを死斑といい、死斑は死後20~30分くらいから始まり、8~12時間で最大となります。
死亡により体の筋肉は弾性力を失い、関節は固まった状態となります。筋肉が硬化する状態を死後硬直といい、死後2~4時間で始まり、半日程度で全身に及び、30~40時間で硬直が解け始めます。死後硬直は温度等の環境に影響を受けます。
終末期のケア
死に直面した利用者は、少なからず死に対する不安を抱いています。利用者を見守る家族も不安を抱いている場合が多いです。そこで、介護福祉士は、死に直面した利用者のつらさ、苦しみに共感し、最後までともに歩んでいくことになります。
死が近づくと、バイタルサインが変化し、身体的苦痛が増します。介護福祉士は苦痛緩和のため、呼吸が楽になる体位の工夫など、医療職と連携し計画を立て実践します。終末期で食欲が低下した利用者に対しては、 嗜好を重視した介護を行います。
意識がもうろうとして飲み込みが悪くなったら、窒息を予防する意味で、無理に水分は与えないようにします。口腔内の乾燥がある場合には、水を含ませたガーゼ等で口の中を湿らせます。義歯があればはずして水につけておきます。
介護福祉士ができる、苦痛緩和の方法は次のようなものがあります。
- 同じ体位による圧迫を最小限にするため、振動を与えないように体位変換を行う。
- 呼吸を楽にするため、体位や枕の位置を工夫する。呼吸が楽な体位としては、半座位などがよいです。半座位はファーラー位ともいいます。
- 膝を曲げた体位は腹筋と下腿の筋肉の緊張を緩和できます。
- 痛みのある部位は上にします。
- 呼吸状態を確認しながら必要であれば枕をはずし、気道が開きやすい姿勢にする。
- 手足をマッサージする。
- 下肢への冷感には湯たんぽの使用や、ゴムのきつくない靴下等で保温します。
- 好きな音楽などを流したりする。
臨終時の介護
独居高齢者の死に立ち会った場合には、主治医や家族がいれば連絡をします。チームアプローチの体制がない、主治医がいないなどの場合には、近くの病院か警察に連絡をします。
死後のケア(エンゼルケア)は、家族等が利用者と十分にお別をしてから行う。家族等が一緒に行う事もあります。
死後のケアを行う目的としては、身体をきれいにすることで死によって起こる外観の変化を目立たなく、その人らしく整えることにあります。死亡診断が出された後、死後硬直が起こる1~2時間までにケアを終了します。
グリーフケア
グリーフケアとは、悲しみの中にある人をサポートすることです。終末期ケアにおいては、家族も悩み苦しんでいるため、家族を単に介護する人としてみるのではなく、 ケアの対象者として位置づけます。
終末期の家族への援助では、介護負担を考慮しつつ、家族に悔いが残らないように、利用者とともに過ごす時間や、介護する時間がもてるように支援します。家族の悲しみや苦しみに共感し、話を十分に聞くことが大切です。
家族支援には、 利用者がなくなった後のグリーフケアも含まれます。大切な人を亡くした悲しみから立ち直る鍵は、 悲嘆のプロセス(グリーフワーク)にあるといわれます。そのプロセスに沿って、自身の気持ちを整理したり、周囲から継続的なサポートを受けることが大切です。
悲嘆のプロセスとしてボウルビィの悲嘆理論を紹介しておきます。
ボウルビィ(John Bowlby)の悲嘆理論
ボウルビィ(John Bowlby)の悲嘆理論では、悲嘆過程には順序性が存在すると主張されています。彼は悲嘆過程を以下の4つの段階に分けています。
- ショック・無感覚
喪失が起こった直後、ショックを受け、事実を受け入れられないことがあります。この段階では、心は現実を保護するために一時的に感情を鈍らせることがあります。 - 思慕と探求・否認
この段階では、喪失を事実と受け止め始めることで、失われた人やものに対する切望や懐かしさが強くなります。喪失を受け止め始めたとしても、まだ強い愛着が続いて居る段階です。
失われた対象を探そうとするなど、喪失の事実を否認する行動が見られ、不安、怒り、罪悪感などの複雑な感情を抱えることが一般的です。 - 絶望
愛着をもっていた対象の喪失を現実のものと受け入れ、絶望を感じ、抑うつ状態に陥りやすいです。 - 離脱・再建
それまで愛着が向けられてきた故人から離脱し、新しい人間関係や環境の再構築が始まります。日常生活への関心が回復し、新しい生活のリズムを作っていく段階です。
悲嘆過程は個人差があり、経験や状況によって異なりますが、原則として、この1~4の順序で推移すると主張されています。
死に対するこころの理解
キューブラー・ロスの5段階モデル
キューブら―・ロスは、死を受容する過程を以下のように5段階に理論化しました。
- 否認と孤立
死の運命の事実を拒否し否定する段階です。周囲は、自分の死を事実であることと考えているため、そうした周囲から距離を取り、孤立します - 怒り
否定しきれない事実を宿命だと自覚した段階(「なぜ私が」という問いかけと、あんな悪人はのうのうと生きてるのに、というような怒りにとらわれる段階です) - 取引
信仰心がなくても、神や仏にすがり、死を遅らせてほしいと願います。財産を寄付したり、これまでの行為も改めるといった「取り引き」をしようとします。なんとか、死を回避することができないか、模索する段階です。 - 抑うつ
死が回避できないことを悟り、気持ちが滅入ってしまう段階です - 受容
死を受容し、こころにある平安が訪れる段階(静かに受け入れられるようになる)
キューブラー・ロスの受容までの5段階は一方向ではなく、必ずしもこのとおりにたどるものではありません。これまでの生活歴、家族歴、死生観などにより、死への恐怖心や不安の理由がそれぞれ異なるように、受容までのプロセスも多様です。
大切な人の死を受容する段階
大切な人との死別後の悲嘆を乗り越え、家族が再び自分の人生を歩んでいけるかどうかは、終末期のかかわり方が大きく影響します。介護福祉士には、家族が利用者の死を受容できるための援助が求められます。
- さまざまな感情
孤独感、罪悪感、怒りなど
- 死が間近なことを実感する
- 心の準備
- 死別後の悲嘆
- 受容
悲嘆反応の種類
| 身体的反応 | 睡眠障害、食欲減衰など |
| 情緒的反応 | 悲しみ、怒り、孤独感、罪責感など |
| 知覚的反応 | 非現実感、幻覚など |
| 行動的反応 | 混乱、動揺、探索行動(※)など |
※探索行動:探しても見つからないことはわかっていても、故人にかかわりの深い場所に行くなどして、故人を探そうとする行動。
大切な人を亡くした悲しみは心、身体、行動・認知にさまざまな症状・反応をもたらすので、周囲にサポートが大切です。
悲しみを押さえ込まず肯定することが大事で、しっかり悲しむことが、悲しみから立ち直るためには重要です。





















コメント